著者:有園正俊 公認心理師
目次
[1]侵入思考は誰にでもある
[2]嫌な考えが頭から離れない精神疾患
[3]侵入思考が続くしくみ
[4]対処のポイント
[1]侵入思考は誰にでもある
考え・イメージは、
自動的に思い浮かんでしまうもの
と、
自分で意識して行っているもの
とに分けられ、誰にでも両方あります。
自動的に思い浮かんでしまう考え(雑念、イメージ)は、自動思考と呼びます。そのうち、自分が望まないのに浮かんでしまう考えを侵入思考と呼びます。
大きな災難や失恋のように、強い感情が生じる出来事に出合えば、しばらくはそのような考えが、侵入思考となって頭によぎるものです。これは、誰もが経験します。しかし、1、2週間程度で、自然に和らいでいくものです。また、大事な人を亡くしたときは、49日という言葉があるように、1,2ヶ月という単位で悲しい思いにとらわれることもあります。
しかし、自然には治まらず、苦痛がいつまでも続くようになると問題になります。
[2]嫌な考えが頭から離れない精神疾患
侵入思考が繰り返し思い浮かび、それが一過性ではなく、何週間も続く症状は、いろいろな精神疾患で起こりえます。
①強迫症(OCD)で、目に見える強迫行為がないタイプを強迫思考と言います。
純粋強迫観念と呼ばれたこともあります。いずれも、自分の意に反した言葉、イメージが頻繁に頭によぎり、苦痛をもたらします。
強迫思考の例:
・被害、暴力、不道徳、性的な考え。
・罰当たり、神様に申し訳ない言葉。
・嫌な人に言われた言葉、その人の姿。
など・・・
②うつ病では、将来や自分について否定的な考えが、思い浮かびやく、長時間、とらわれること(反芻)があります。
③心的外傷ストレス症(PTSD)、適応反応症(適応障害)で、大きなストレスをもたらす出来事・被害を経験したことがきっかけとなって発症した場合、視覚的な映像が侵入してきて、フラッシュバックのように、あたかも再体験しているような錯覚をもたらすようなケースも多いです。
④適応反応症(持続性複雑死別障害)、複雑性悲嘆と呼ばれる、大事な人、ペットが亡くなった場合に、悲しみや何らかの思いに苦しみ、6か月以上続き、社会生活や日常生活に支障をきたしているケースもあります。
⑤統合失調症では、誰かに何か悪いことをされそう、悪く思われていないかなど、不安な考えが頻繁に思い浮かんだり、幻聴や幻視によって不安をもたらす考えにとらわれることも人もいます。
いずれの疾患でも、症状が重くなれば、思考の勢いが非常に強く、コントロールが困難になります。
その場合、専門医に受診し、正しい診断を得たうえで、対処してください。
このページは、独自の治療を勧めるのではなく、症状のしくみと精神療法を簡単に紹介するためのものです。
[3]侵入思考が続くしくみ
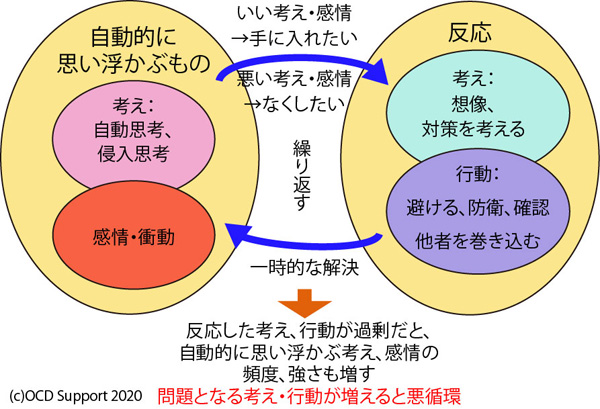
認知行動療法という精神療法では、1-3.認知行動療法の基本と対処で説明したように、考え、感情、身体の反応、行動がどのような関係になっているかを調べる機能分析を行います。
一般に、侵入思考がなかなかなくならない場合、次の要因が疑われます。
①侵入思考に強い感情、身体反応(緊張感など)が伴う。
②侵入思考に対し、なんらかの反応した考え・行動をしている。
(例:頭の中で打ち消そうとする、どうしたらいいか対策を考える、それを思い出しそうなものを避ける・・)
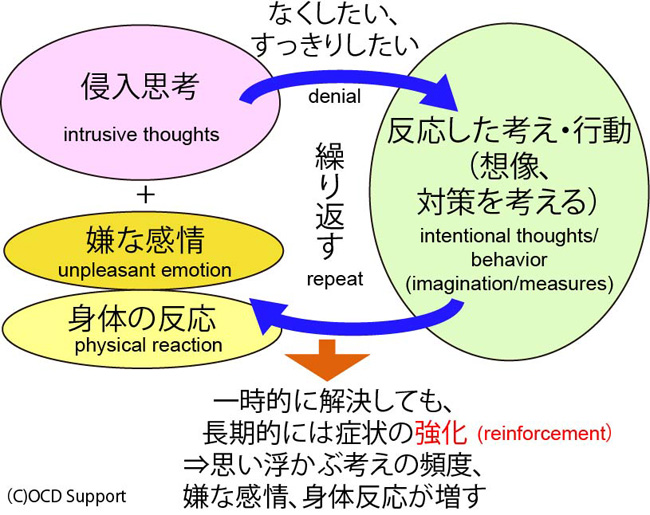
これを繰り返すことで、かえって症状が強化されるという悪循環になっていると考えられます。
また、侵入思考は、なくそうとすると思うと、かえって、思い浮かびやすくなってしまう特性があります。この種類の例えで有名なのが、白クマ効果の実験です。
「2分間、自由に考えていいのですが、白クマのことだけは考えないようにしてください。」とお願いします。すると、かえって白クマという言葉が頭によぎってしまうというものです。白クマという単語は、普段なら、思い浮かべることはない単語のはずなのにです。[1]
つまり、侵入思考をなくそうというのは、無理があります。
③疑問(疑念)が侵入思考として思い浮かぶ。
不安、不確かなど嫌な感情が強いときは、疑問(疑念)が思い浮かびやすくなります。
例 本当に大丈夫だろうか?
後で大変なことにならないか?
他の人にどう思われるだろう?
どうすればいいだろう?
あれは何だっけ?
人は、疑問が思い浮かぶと、ついその解決を考えたくなってしまいます。しかし、ここで、反応して、考えてしまうと、思考のとらわれの症状に陥ってしまいます。
[4]対処のポイント
症状が、それほど重くない場合―――侵入思考の内容は、妄想ほど非現実的ではなく、誰でも思い浮かぶようなものが、頻度が多い、頭から離れにくい場合です。次の 対処の基本的な方向: 1)~3)を、自分でもある程度できることがあります。
しかし、
症状が、重い場合―――思い浮かぶ考えに伴う感情や衝動が強いと対処することが難しくなります。その場合、専門家から診療を受けてください。それによって、自分の症状に合った認知行動療法を受ける、もしくは薬物療法を用いる方法があります。
たとえば、トラウマとなった出来事に関連した記憶が、頻繁に頭によぎる場合は、トラウマに合った治療が必要となります。
参照:精神科の情報>3-3.トラウマ、PTSD、適応障害と強迫>6)PTSDの診療
対処の基本的な方向:
1)侵入思考、感情は、直接はコントロールできないことを受け入れる(アクセプタンス)
誰でも、心の中には、いろいろな考えがあるものです。
暴力、性、不道徳、差別、悪口・・・そのような考えも、自分の意思に反して、意識に浮かんでしまうことがあります。どんな人格者でも、思い浮かぶことはあるものです。大事のは、それを実行に移すかどうかです。
また、記憶も、直接、コントロールすることはできません。そのため、忘れたい嫌な記憶でも、頭によぎってしまうことは、いくらかは、誰でもあります。
そのように、自分では変えることができない現状を、受け入れます。
注:起こったことを受け入れることと、相手を許すこととは別です。明らかに他者から暴力や性的な被害を受けた場合、相手を許せないのは、無理ありません。ただ、起ってしまった事実は変えられないので、それを踏まえて生きていくことを受け入れられるといいのです。
変えることができるものは、思い浮かぶ考えに反応した意識して行う考え・行動です。
それによって、間接的に、思考が思い浮かぶ頻度、それに伴う感情・衝動を弱めることができます。ただし、効果が現れるのは、すぐではありません。
症状が、それほど重くなく、患者自身の注意のコントロールがいくらか可能な場合、次の①②の方法が考えられます。
1)疑念を相手にすることは有効かどうかに気づく
たとえば、だれかにいじめられている、実際に災害の可能性が迫っているときには、嫌な考えが思い浮かぶのは、当然ですし、どう対象するかを考えたり、誰かに相談する必要があるでしょう。
しかし、侵入思考が症状となっている場合、次のような場合があります。
・(過去には嫌な体験があっても)現在は、危機にさらされる可能性がほとんどないのに、心配がつきない。
・(まだ決まったわけでもないのに、今後)「もしも・・・なったら」という想像が尽きない。
何度考えても、同じような考えがぐるぐる繰り返す場合、精神症状になっている可能性があります。どこまでが症状で、どこからが有効な考えなのか、区別が難しい場合もあります。しかし、時間を浪費し、苦痛を感じているようなら症状の可能性があるので、それに気づくことが大事です。
2)侵入思考は、相手にしない
そのために、次の記憶の特性を用います。
忘れたくない考え=大事な考え→自動的に何度も思い返している
忘れてしまう考え=大事ではない、どうでもいい考え→自然に放置され、思い出すことが減っていく。
嫌な考えを打ち消そうとすると、理性では不要だとわかっていても、感情に反応しやすい脳の辺縁系(4-1.OCDと脳>[1]>1-2.大脳辺辺縁系)のネットワークでは、「どうでもいい考え」ではなく、「大事な考え」に分類されてしまいます。
↓
そこで、このしくみを理解して、侵入思考を放置することで、「どうでもいい考え」にしていきます。
健常者の侵入思考が、自然に治まってしまうのは、自分で意識してなくても、これが自動的にできているからです。
つまり、侵入思考は、温泉のお湯のように、頭の中に流し放し、「よぎっている」と気づくだけにできることを目指します。そのために、例えた方法が次の2-1)2-2)です。
2-1)犬の例え
犬は、目を合わせたり、犬に反応して逃げ出すと、かえって寄ってきます。
その場合と同じように、嫌な思考も恐れて逃げたり、いじったりすると、よけいこびりつきます。
嫌な考えは、犬と同じように、追い払いもしないけれど、相手にもしないで、無視して他のことに注意を向けられるといいのです。
2-2)無重力の例え
宇宙船の中の無重力な空間に浮いている自分を想像してみてください。
(YouTube 無重力 若田光一宇宙飛行士の動画)
↓
自由に動けません。地上のように動こうと、もがくと、かえって体が回ったりしてうまくいきません。
頭の中の考えも、無重力で浮いているもののように、整理が難しく、完璧に扱えなくて当たり前です。
↓
無重力に逆らえないのと同じように、頭の中の嫌な考えは、無重力の宇宙船内で浮いている物のように、元々、自由に扱えるものではありません。頭の中でプカプカ漂わせて、そのままにおきます。
3)他のことへ注意を広げる
このようにして侵入思考があっても、他のことをしたり、他のことへ注意を広げます。
そのときに、侵入思考から逃げる、侵入思考をなくそうという動機ではなく、それを抱えたまま、他のことするようにします。頭の中をコントロールすることは難しいことが多いので、できれば、身体を使う活動を行うと、注意が広がりやすいです。
例:
景色を見る、音に耳を傾ける、肩をもんだり、ゆっくり呼吸することに注意を向ける、掃除や片づけをする、お茶を飲む、読書をする・・・など。
マインドフルネスも、役に立ちます。(参考:健康の情報>4.マインドフルネス)
(注:インターネット、ゲーム、テレビなどのIT機器を用いた方法は、注意をそらせても、その間に脳があまり休まらないため、お勧めではありません。)
他のことをしても、侵入思考があるため、あまり集中できないかもしれません。
しかし、それでも、侵入思考に100%とらわれている状態よりかは、ましです。
できるだけ「今」に注意を向けられる部分を増やし、とらわれている時間を徐々に減らしていければいいわけです。
ただし、1)~3)の方法を行っても、すぐに侵入思考が減るわけではありません。
治療がうまく行けば、徐々に侵入思考がよぎっても、それほど気にならなくなっていきます。しかし、それには、しばらく期間がかかります。1,2,3カ月とたつうちに、徐々に「以前ほど頭によぎらなくなった」と気づくような感じです。
効果が見られない場合は、上記のようにご自分の症状に合った専門家を探し、診療していただいてください。
参考
[1]スタンレイ・ラックマン著、監訳者作田勉「強迫観念の治療」世論時報社(2007)
[2]Aaron Beck MD, Gail Steketee Ph.D., Sabine Wilhelm Ph.D.[著] Cognitive Therapy for Obsessive-Compulsive Disorder: A Guide for Professionals, New Harbinger Publications, Inc; 1 edition (2006)